
Бронхиальная астма (БА) — хроническое респираторное заболевание, распространённость которого с каждым годом увеличивается. И несмотря на все усилия клиницистов до сих пор нет рекомендаций, позволяющих раз и навсегда защитить больного от обострений.
В статье кратко расскажем, что такое бронхиальная астма, и сделаем обзор лекарственных средств (ЛС), которые используют для её терапии. Также опишем, какую помощь может оказать фармацевт посетителям-астматикам.
Содержание
Симптомы, причины и формы бронхиальной астмы
Заболевание связано с воспалением дыхательных путей и их гиперактивностью. В результате, если в окружающей среде появляется триггерный стимул, у больного спазмируется гладкая мускулатура бронхов, отекает слизистая оболочка и увеличивается выделение слизи.
Перечисленные реакции организма приводят к бронхиальной обструкции, то есть дыхательной недостаточности, и человек начинает кашлять, хрипеть, чувствовать удушье и сдавленность в груди. Чтобы подключить к дыханию мышцы плечевого пояса, больной, как правило, принимает характерную позу: садится и упирается руками в сиденье или спинку стула.
Причин патологии много. К внутренним относят генетическую предрасположенность к гиперактивности лёгких, а также любую аллергию. В группу внешних факторов входят неблагоприятный климат, плохая экология, работа с вредными веществами, частое нахождение в помещении с табачным дымом, вирусные инфекции, физические нагрузки и эмоциональные стрессы. Как правило, астма развивается в детстве, но риск заболеть сохраняется в любом возрасте.
Классификация бронхиальной астмы
У заболевания несколько типологий в зависимости от оснований.
По фенотипу
Существует классификация по фенотипу болезни:
- Аллергический — легче всего диагностируется и поддаётся терапии. Обычно обнаруживается в детском возрасте и сопровождается другими аллергическими заболеваниями, например, ринитом или дерматитом.
- Неаллергический — встречается в основном у взрослых, не имеет отношения к аллергии. Профиль воспаления дыхательных путей бывает эозинофильным, нейтрофильным, смешанным или малогранулоцитарным. Лекарства, которые назначают при аллергической форме, часто оказываются неэффективны, поэтому терапия заболевания более сложная и нужно много времени и проб, чтобы подобрать действенные лекарства.
- БА с поздним дебютом — развивается впервые уже во взрослом возрасте, не имеет отношения к аллергии. Пациенты не очень восприимчивы к терапии глюкокортикоидами или нуждаются в более высоких дозах ингаляционных глюкокортикостероидов (ИГКС).
- БА с фиксированной обструкцией дыхательных путей — встречается у некоторых пациентов, в анамнезе которых длительное время присутствует БА. Заболевание сопровождается фиксированной обструкцией дыхательных путей.
- БА у пациентов с ожирением — респираторные симптомы не связаны с эозинофильным воспалением.
- Трудная для лечения БА — не поддаётся контролю при назначении терапии ступени 4 или 5.
По степени тяжести
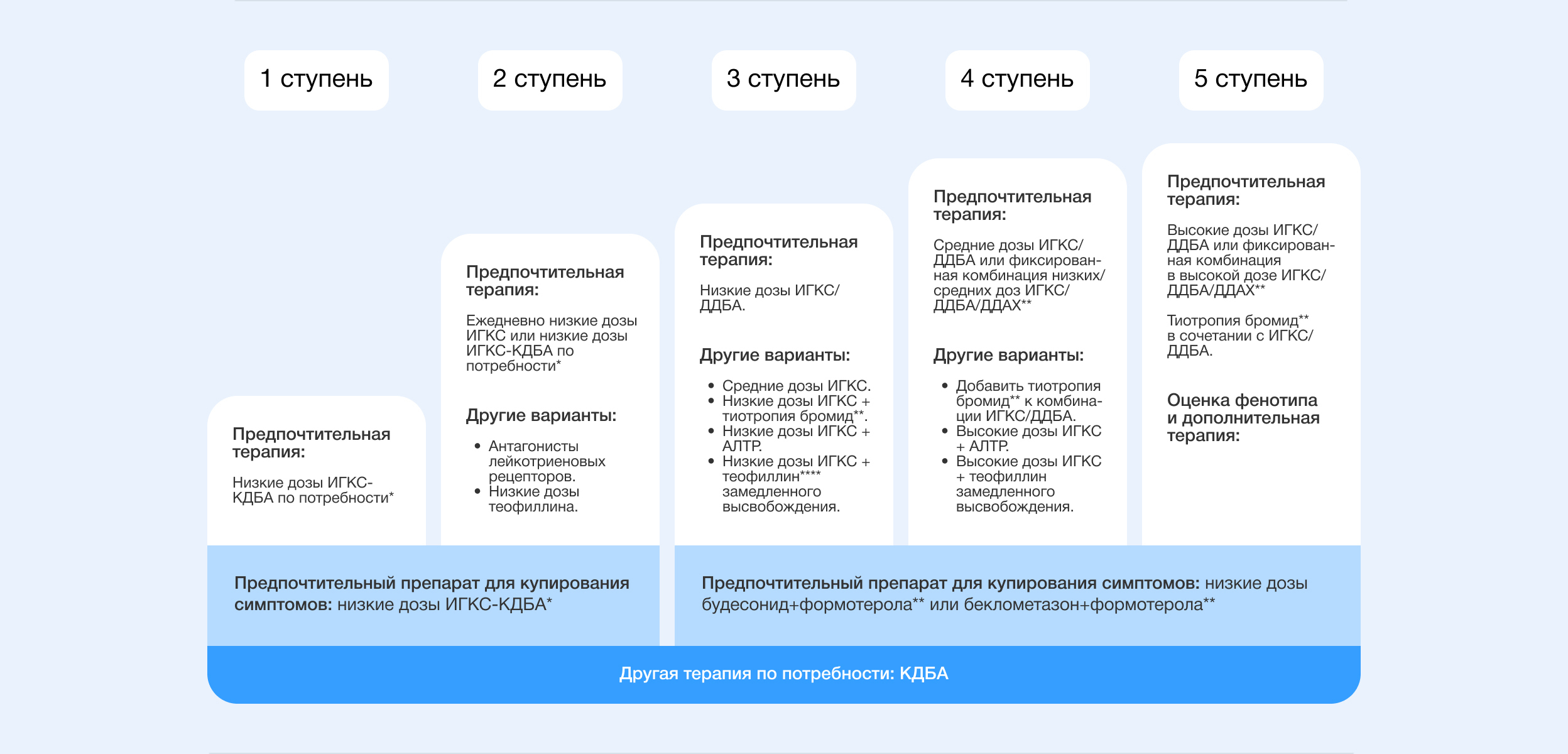
По степени тяжести выделяют астму лёгкой, средней и тяжёлой степени. Клинические рекомендации содержат регламент лечения каждой из них в виде 5 «ступеней».
Лёгкая степень контролируется терапией ступени 1 и 2. Больному требуются низкие дозы ИГКС, короткодействующих β2-агонистов (КДБА), антагонистов лейкотриеновых рецепторов (АЛТР). Подробно о лекарственных группах речь пойдёт ниже.
В терапии астмы средней тяжести к ИГКС добавляют низкие дозы ИГКС и длительно действующих бета-2-агонистов (ДДБА). Хорошо контролируется терапией ступени 3.
К тяжёлой степени тяжести относится БА, для сохранения контроля над которой используется терапия ступени 4 и 5, или которая не поддаётся контролю даже при применении терапии ступени 5. Низкие дозы ИГКС/ДДБА меняют на средние и высокие. Могут применяться тиотропия бромид или комбинация из препаратов групп ИГКС/ДДБА и длительнодействующих антихолинергических средств (ДДАХ).
По форме обострений
Вне зависимости от степени тяжести больной сталкивается с астматическими обострениями. Они могут протекать в лёгкой, тяжёлой и жизнеугрожающей формах.
При лёгких обострениях симптомы усиливаются, возникает потребность в приёме лекарств, в том числе в форме небулайзера. При тяжёлом обострении учащается частота дыхания и пульс. Больной не может произнести фразу на одном выдохе. Жизнеугрожающая астма сопровождается патологическими клеточными изменениями, нарушениями в работе сердца, оглушением и комой. Усугубление состояния требует искусственной вентиляции лёгких.

По уровню контроля приступов
Ещё основание для классификации БА — уровень контроля приступов. Выделяют:
- Хорошо контролируемую астму — приступы возникают днём не чаще двух раз в неделю, нет нужды в экстренной медицинской помощи.
- Частично контролируемую — приступы случаются чаще двух раз в неделю, в том числе ночью. Раз в год болезнь обостряется.
- Неконтролируемую — симптомы наблюдаются в любое время суток, часто случаются обострения, снижается качество жизни больного.
Лечение бронхиальной астмы: обзор лекарственных средств
Терапия БА направлена не только на купирование симптомов, но и контроль их появления. Чтобы снизить или устранить воспаление дыхательных путей, применяют несколько групп ЛС.
Глюкокортикостероиды (ГКС)
Препаратами первой линии при лечении бронхиальной астмы любой степени тяжести выступают ингаляционные глюкокортикостероиды: беклометазон, флутиказон, будесонид, циклесонид. Они снижают симптоматику, гиперактивность дыхательных путей и в целом улучшают функцию дыхания. Низкие дозы ИГКС практически не имеют системных побочных эффектов. Риски появляются, когда доза превышает 1000 мкг/сут.
При неэффективности ингаляционных форм ГКС назначают системные глюкокортикостероиды: преднизолон, беклометазон. После достижения контроля над приступами дозу препаратов снижают и больного переводят на ИГКС.
Если астма имеет аллергическую природу и сочетается с другими формами аллергии, ГКС целесообразно комбинировать с антигистаминными препаратами. Чтобы не было седативной реакции, рекомендуют антигистамины второго поколения: цетиризин, левоцетиризин и биластин.
Бета-2-адреноблокаторы
Препараты расслабляют гладкую мускулатуру бронхов, снижают дегрануляцию тучных клеток и высвобождение гистамина. По сроку действия они могут быть короткодействующими (КДБА, эффективны в течение 4-6 часов) и длительно действующими (ДДБА, эффект сохраняется до 10-12 часов).
Группа ДДБА представлена сальметеролом и формотеролом. Первый начинает действовать спустя 30 минут после приёма, второй — уже через 3-5 минут.
Доказала эффективность комбинация ДДБА формотерола и ИГКС будесонида. Препарат не только быстро купирует симптомы, но и устраняет воспаление.

Альфа-адреноблокаторы
Средства снижают спазмы дыхательных путей и улучшают вентиляцию лёгких. К группе альфа-адреноблокаторов относится фентоламин. Его используют в комбинации с бета-2-агонистами, чтобы усилить действие последних.
Модификаторы лейкотриенов
В группу антилейкотриеновых средств входят монтелукаст, пранлукаст и зафирлукаст. Вещества аккуратно расширяют просвет дыхательных путей, спровоцированный действием аллергенов или физической нагрузкой. При лёгкой степени БА препараты могут заменять ИГКС, и дополнить терапию у больных астмой средней и высокой тяжести.
Ингибиторы фосфодиэстераз
Группа представлена препаратами длительного действия аминофиллином и теофиллином. При лёгкой и средней тяжести болезни их принимают перорально, при тяжёлой степени — внутривенно.
Теофиллин требует постоянного наблюдения у врача. Превышение допустимых значений в крови приводит к интоксикации. Кроме того, он вступает в реакцию со многими ЛС, что может спровоцировать осложнения.
Антихолинергические средства
Ипратропия бромид и окситропия бромид относятся к ЛС короткого действия. В лечении БА их используют, но из-за непродолжительного эффекта они не рекомендованы в поддерживающей терапии.
Препарат длительного действия тиотропия бромид обладает ярко выраженным противовоспалительным и антигистаминным эффектом. Его назначают больным с тяжёлой неконтролируемой формой БА.
Антитела к IgE
Омализумаб назначают при тяжёлой неконтролируемой астме. Он снижает активность рецепторов IgE на воспалительных клетках дыхательных путей и значительно улучшает качество жизни больного. У него нет системных побочных эффектов, но возможны угревая сыпь, крапивница и экзема. Риск их развития не зависит от длительности приёма препарата.

Что может порекомендовать фармацевт покупателям с бронхиальной астмой

Для профилактики приступов БА важно оградить больного от триггеров и снизить частоту заболеваний ОРВИ, чтобы астма не развивалась на фоне вирусной инфекции. Для этого в период эпидемий покупателю стоит рекомендовать иммуномодуляторы, например препарат «Трекрезан» от компании Solopharm. Он повышает сопротивляемость организма вирусам, что снижает риск обострений.
Никотиновая и аскорбиновая кислоты, пиридоксин, магний, марганец и селен снижают выраженность спазмов дыхательных путей и облегчают симптомы приступов. Покупателю можно предложить поливитаминный комплекс с этими микроэлементами как дополнение к рациону.
При отпуске лекарств фармацевт должен помнить, что противокашлевые и нестероидные противовоспалительные препараты (ацетилсалициловую кислоту, диклофенак, ибупрофен) астматикам не рекомендуют. Противокашлевые средства могут спровоцировать застой слизи, а НПВС — астматический приступ.
Выводы
- Бронхиальная астма связана с воспалением дыхательных путей и их гиперактивностью.
- Заболевание вызывает бронхиальную обструкцию и требует лечения.
- Причины астмы включают генетическую предрасположенность и аллергию.
- Классификация астмы основана на фенотипе, степени тяжести и форме обострений.
- Терапия астмы направлена на контроль симптомов и снижение воспаления дыхательных путей.
- Используются различные группы лекарственных средств, включая глюкокортикостероиды, бета-2-адреноблокаторы, альфа-адреноблокаторы и модификаторы лейкотриенов.
- Для профилактики приступов астмы важно оградить больного от триггеров и снизить частоту заболеваний ОРВИ.
Источники
- Ли Е., Чжан В. и др. «Анализ медикаментозной терапии бронхиальной астмы» // Бюллетень физиологии и патологии дыхания, Выпуск 86, 2022;
- «Бронхиальная астма» // Клинические рекомендации Министерства Здравоохранения Российской Федерации, 2021;
- Смирнова М.И., Антипушина Д.Н., Драпкина О.М. Изменения в рекомендациях по лечению бронхиальной астмы с 2019 г. Обзор данных в помощь врачу первичного звена. Профилактическая медицина. 2021;24(5):72‑80.
Проверь знания по статье

Знания из этой статьи помогут пройти Тест «Бронхит»
Другие статьи по теме «Фармконсультирование»
Смотреть все
Комментарии
Количество комментариев 12

Светлана Ц. ООО Элифант
Спасибо!

Людмила Ж. Эркафарм
Спасибо !
Наталья Ш. Планета здоровья
Спасибо за информацию.

Юлия Б.
Эксперт комьюнити АС "Здесь Аптека"
Отличная, актуальная тема с полезной подборкой информации. Благодарю.
Галина В. ФИТОФАРМ
Очень полезная и нужная статья для более качественного консультирования покупателей. Спасибо!

Ольга Г.
Эксперт комьюнити Аптеки Удмуртии
Спасибо за подробную информацию! Актуальная тема!
-

Надежда У. Solopharm
Рады, что информация оказалась полезной для Вас! Желаем успехов в дальнейшем обучении)
-

Анна З. ООО здоровье
Интересно

Татьяна З. ООО "Эркафарм Поволжье"
Спасибо!
Елена М. С.О.Ц. аптека (БЕЛГОРОД)
спасибо за информацию

Ольга С. Мелздрав Нижний Новгород
спасибо

Любовь К. Мелздрав Нижний Новгород
спасибо
Сайт носит обучающий (информационный) характер и предназначен исключительно для обучения (информирования) фармацевтов и провизоров










Авторизуйтесь, чтобы оставить комментарий.